Este tratamiento hormonal utilizado para aumentar las posibilidades de tener un hijo se utiliza solo o como parte de la inseminación artificial o la fecundación in vitro (FIV). En la práctica, ¿Cómo funciona este tratamiento y cuáles son los riesgos?
Una de cada cinco parejas se ve afectada por la infertilidad. La estimulación ovárica es una de las soluciones que se pueden ofrecer a las parejas que tienen dificultades para tener un bebé. La infertilidad es la ausencia de concepción tras 12 meses de relaciones regulares sin protección. Puede ser de origen femenino (problemas de ovulación, anomalías en las trompas de Falopio, endometriosis, insuficiencia ovárica, etc.), masculino (espermatozoides de mala calidad, producción insuficiente o falta de movilidad de los espermatozoides) o mixto. En el 10% de los casos, no hay una causa identificada: esto se denomina "infertilidad idiopática".
Primer paso: tras el examen, el médico prescribe pruebas adicionales para averiguar la causa de la infertilidad. Este control de fertilidad se realiza a los 12 meses o antes en determinados casos: si la mujer tiene más de 35 años, en caso de trastornos del ciclo o en caso de factores de riesgo de infertilidad (endometriosis, antecedentes de embarazo ectópico, etc.). Estos exámenes son esenciales, ya que es ilusorio iniciar la estimulación ovárica si, por ejemplo, una trompa está obstruida. El médico comprueba la permeabilidad de las trompas con una histerosalpingografía (radiografía de las trompas), la reserva ovárica con ayuda de un análisis de sangre y una ecografía pélvica. En los hombres, se realiza un espermograma para evaluar los parámetros del esperma.
Estimulación ovárica simple
La estimulación ovárica es la técnica más sencilla. Se realiza en la consulta del ginecólogo. ¿A quién va dirigido? La estimulación ovárica se ofrece a las mujeres con infertilidad idiopática. Por otro lado, la estimulación ovárica simple no es adecuada para las mujeres con las trompas de Falopio obstruidas, las mayores de 35 años o en casos de fallo ovárico precoz. La estimulación sería entonces una pérdida de tiempo. También afecta a las mujeres que tienen problemas de ovulación: debido al sobrepeso, la obesidad o las mujeres que padecen el síndrome de ovario poliquístico. Esta enfermedad afecta al 10% de la población. Sus características: las mujeres tienen un exceso de folículos inmaduros. Este síndrome puede dar lugar a hiperandrogenismo (acné, hiperpilosidad, pérdida de cabello, etc.).
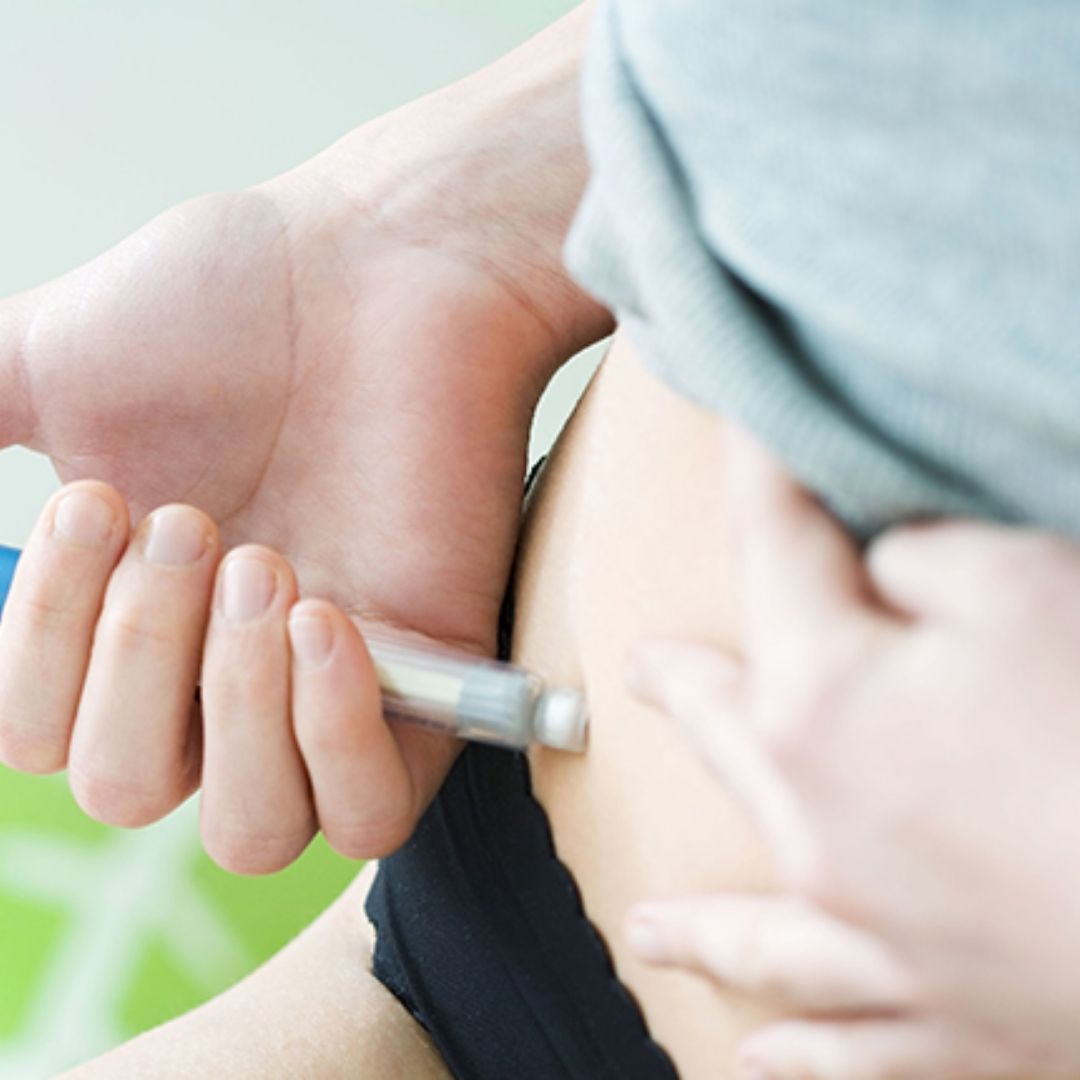
El curso del tratamiento
La estimulación ovárica consiste en estimular los ovarios para conseguir la maduración de uno o dos folículos, que son pequeños sacos que contienen un líquido folicular en el que se encuentra el ovocito. Hay varios tipos de tratamiento:
- Citrato de clomifeno (inductor de la ovulación). Se utiliza principalmente para los trastornos de la ovulación, especialmente en el síndrome de ovario poliquístico (SOP). Se trata de un comprimido que debe tomarse durante 5 días a partir del segundo día de la regla.
- Inyecciones subcutáneas de hormonas gonadotropinas (FSH, LH...), durante 10 a 15 días.
En el caso de estos dos tratamientos, la ovulación se controla mediante un seguimiento regular: de 2 a 3 ecografías y mediciones hormonales. El objetivo es comprobar el tamaño de los folículos y la presencia de uno o dos folículos maduros. Si hay más, el tratamiento se cancela para evitar el riesgo de un embarazo múltiple. La monitorización también permite seguir el proceso de ovulación. Hay que comprobar que no se pierda una ovulación. Porque mientras los espermatozoides sobreviven de 48 a 72 horas en la vagina, el óvulo sólo tiene una vida de 12 a 24 horas.
Tras la estimulación, se realiza una inyección subcutánea de hormonas para desencadenar la ovulación, con el fin de liberar el óvulo maduro. A continuación, se programan las relaciones 36 horas después de que se desencadene la ovulación. No hay ninguna indicación de hacer abstinencia los días previos al encuentro. Puede haber varios encuentros durante el día.
¿Cuántos ciclos?
La estimulación ovárica puede realizarse durante 3 a 6 ciclos, dependiendo de la edad de la paciente. A los 25 años, se pueden hacer hasta 6 ciclos. Pero a partir de los 32 años, sólo se pueden realizar 3 ciclos para evitar la pérdida de tiempo. De hecho, hay una alteración de la reserva ovárica a partir de los 35 años y las mujeres no siempre están bien informadas.
Inseminación artificial
Se puede proponer la inseminación artificial si falla la estimulación ovárica simple o en caso de anomalía espermática moderada. En este caso, el tratamiento de estimulación ovárica es similar: inyecciones subcutáneas de gonadotropinas durante 10 a 15 días, controladas mediante análisis de sangre y ecografías.
La diferencia con el protocolo anterior es que 36 horas después de que se haya desencadenado la ovulación, la pareja acude al laboratorio para una recogida de esperma. Éste se prepara y se coloca directamente en el útero. La fecundación se produce de forma natural, se facilita el encuentro entre el espermatozoide y el óvulo. Es un procedimiento indoloro, sin anestesia, que puede realizarse en la consulta del ginecólogo.
Fecundación in vitro (FIV)
Se utiliza en caso de fracaso de los tratamientos anteriores. También puede realizarse como tratamiento de primera línea en caso de infertilidad de origen tubárico (trompas obstruidas, etc.). Esta causa de infertilidad suele deberse a una infección genital. La FIV también se propone en caso de anomalía espermática grave, o en caso de reserva ovárica alterada.
Procedimiento de FIV
La estimulación ovárica se realiza con dosis de hormonas mucho más altas que en los dos protocolos anteriores (entre 3 y 8 veces más). En la estimulación o inseminación simple, el objetivo es tener uno o dos folículos maduros. En la FIV, se intenta pinchar el mayor número posible de folículos maduros.
La estimulación también se lleva a cabo durante 10 a 15 días con inyecciones subcutáneas de gonadotropinas FSH o FSH-LH. El seguimiento se realiza mediante mediciones hormonales y ecografías más frecuentes (entre 3 y 5 en lugar de 2 a 3 para la estimulación simple). Se necesitan de 3 a 4 folículos maduros para desencadenar la ovulación, gracias a una inyección de hormonas.
36 horas después del desencadenamiento de la ovulación, se realiza la punción de los ovocitos bajo anestesia general (15-20 minutos). En la FIV convencional, el esperma se pone en contacto con los ovocitos directamente en el laboratorio (en medios de cultivo). En la FIV-ICSI, el espermatozoide se inyecta directamente en el óvulo. El desarrollo del embrión tiene lugar en el laboratorio durante 2 a 5 días, y luego el embrión se reintroduce en el útero. El embrión se transfiere sin anestesia.
Los efectos secundarios de la estimulación ovárica
El tratamiento se tolera bastante bien. En general, se empieza con dosis bajas, que se reevalúan en función de los controles. Pueden producirse algunos efectos secundarios: dolor en el lugar de la inyección, dolores de cabeza, náuseas o dolor abdominal relacionado con el aumento de volumen de los ovarios.
En el caso de la FIV, puede haber riesgo de hiperestimulación ovárica. Es el resultado de una respuesta folicular excesiva durante la estimulación. Hoy en día, los protocolos se eligen para reducir estos riesgos. La hiperestimulación provoca dolor abdominal, molestias respiratorias y un aumento del volumen del abdomen.
Otro riesgo es el de un embarazo múltiple. Por ello, la estimulación ovárica se controla estrechamente mediante numerosas ecografías. Más allá de 2 folículos en el caso de la estimulación ovárica simple o de la inseminación artificial, la ovulación no se desencadena. En el caso de la FIV, se prefiere la transferencia de un solo embrión en el primer intento, para pacientes menores de 37 años. Porque los embarazos gemelares son embarazos de alto riesgo que pueden dar lugar a complicaciones (hipertensión, diabetes gestacional, retraso del crecimiento, prematuridad, etc.).
Contraindicaciones
Existen algunas contraindicaciones para la FIV. Las mujeres con cáncer de mama no pueden beneficiarse de ella. En el caso de las mujeres mayores de 38 años, es necesario realizar una ecografía mamaria antes de iniciar el protocolo para comprobar que no existen lesiones. La estimulación ovárica no puede realizarse en caso de enfermedad autoinmune (artritis reumatoide, enfermedad de Crohn, lupus).
También te puede interesar leer:
- Primera regla después de la cesárea: Qué esperar
- Reglas irregulares y flujo: ¿Cómo saber que estoy ovulando?
- Prepara tu cuerpo para el embarazo - Guía de 30 días
- Quedar embarazada ¿Cómo aumentar las posibilidades?
*** El contenido de este sitio web es solo para fines informativos, es de carácter general y no está destinado a diagnosticar, tratar, curar o prevenir ninguna enfermedad, y no constituye asesoramiento profesional. La información en este sitio web no debe considerarse completa y no cubre todas las enfermedades, dolencias, condiciones físicas o su tratamiento. Debe consultar con su médico antes de comenzar cualquier programa de ejercicios, pérdida de peso o atención médica y / o cualquiera de los tratamientos de belleza.
